 © Der Hausarzt
© Der Hausarzt.
Sterblichkeit nicht beeinflusst
Die tiefen Zielwerte entsprechen den Niveaus, die in Studien mit PCSK9-Hemmern erreicht wurden, schreibt die ESC [1]. Maßgeblich liegen dem die FOURIER- (Evolocumab) und ODYSSEY OUTCOME-Studie (Alirocumab) zugrunde, an denen Patienten mit sehr hohem Risiko (nach koronarem Ereignis) teilnahmen. In beiden Studien treten in der Interventionsgruppe (verglichen mit Plazebo, Basistherapie mit Statin) etwas weniger nichttödliche Herzinfarkte (3,4-6,6 vs. 4,6-7,6 Prozent) und Schlaganfälle (1,2-1,5 vs. 1,6-1,9 Prozent) auf, was zum Effekt der kombinierten Endpunkte beiträgt.
Unverändert bleibt bei FOURIER dagegen die kardiovaskuläre (1,8 vs. 1,7 Prozent) und Gesamtsterblichkeit (3,2 vs. 3,1 Prozent), bei europäischen Teilnehmern sind sie sogar leicht erhöht und der Effekt auf kardiovaskuläre Ereignisse bleibt ebenso aus. In ODYSSEY OUTCOME nahm hingegen die Gesamtsterblichkeit um nominell 0,6 Prozent ab (3,5 vs. 4,1 Prozent; NNT 467/Jahr), koronare und kardiovaskuläre Todesfälle aber nicht signifikant. [7, 8] Auffällig war zudem, dass hier nur Patienten mit einem Ausgangs-LDL von > 100 mg/dl profitierten.
Darauf weist auch eine Meta-Analyse [9] mit 34 randomisierten Studien zu Statinen, Ezetimib und PCSK9-Hemmern hin: Je höher das LDL zu Beginn lag, desto mehr sank die Sterblichkeit. Nicht belegbar war dies in Studien mit einem Basis-LDL von < 100 mg/dl.
Dies stellt laut Arznei-Telegramm zumindest infrage, ob tatsächlich ein linearer Zusammenhang zwischen Abnahme von LDL und Sterblichkeit besteht, oder dies nur für Ausgangswerte von > 100 mg/dl gilt. [7, 8]
G-BA schränkt Verordnung ein
Zudem stehen die ESC-Empfehlungen für die Primärprävention im Widerspruch zu Vorgaben des G-BA: Er erlaubt PCSK9-Hemmer nur bei homozygoter FH sowie bei heterozygoter FH oder gemischter Dyslipidämie mit therapierefraktären Verläufen, wenn eine Lebensstiländerung und maximale lipidsenkende Therapie nach einem Jahr nicht reicht und eine Lipidapherese angezeigt ist. [2]
Angesichts dessen sowie der derzeitigen Studienlage erscheint es für Hausärzte ratsam, einer anderen Empfehlung der ESC zu folgen, die sich mit der DEGAM-Leitlinie deckt: Demnach soll das Therapieziel zusammen mit den Patienten anhand des kardiovaskulären Gesamtrisikos festgelegt werden. Das LDL ist neben Rauchen, Bluthochdruck oder Diabetes nur ein Schräubchen, an dem Hausärzte und Patienten ansetzen können. Blutdruck- und Blutzuckereinstellung sollten also nicht aus dem Blick geraten. Eine gesunde Lebensweise dreht sogar an allen Schrauben und kann manchmal sogar den Einsatz eines weiteren Medikaments verhindern.
Fazit
- Wahrscheinlich stellen Spezialisten mehr Patienten auf PCSK9-Hemmer ein. Hausärzte riskieren mit der Verordnung einen hohen Regress.
- Die neuen Zielwerte der ESC basieren auf Studien zu PCSK9-Hemmern. Diese Substanzen empfiehlt sie für Patienten mit sehr hohem Risiko. Die DEGAM-Leitlinie rät davon ab, Lipidsenker zu kombinieren.
- Bisher zeigen Studien, dass bei einem Ausgangs-LDL von 100 mg/dl eine intensivierte Therapie weder die kardiovaskuläre noch die Gesamtmortalität reduziert. Es nehmen aber nichttödliche Ereignisse ab.
- Statine und eine Lebensstiländerung sind weiter erste Wahl. Laut G-BA dürfen Statine erst ab einem Gesamtrisiko von > 20 Prozent primärpräventiv verordnet werden. Die Verschreibung von PCSK9-Hemmern beschränkt Anlage 3 der Arzneirichtlinie v.a. auf Patienten mit FH.
Quellen
- ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. European Heart Journal (2019) 00, 1-78, DOI:10.1093/eurheartj/ehz455
- Anlage 3 der Arzneimittel-Richtlinie des Gemeinsamen Bundesausschusses vom 13.9.19
- DEGAM Leitlinie S3: Hausärztliche Risikoberatung zur kardiovaskulären Prävention, AWMF-Register-Nr. 053-024
- PCSK9-Hemmer Alirocumab, ea-t vom 22.1.16
- PCSK9-Hemmer Evolocumab, a-t 2015; 46: 109-10
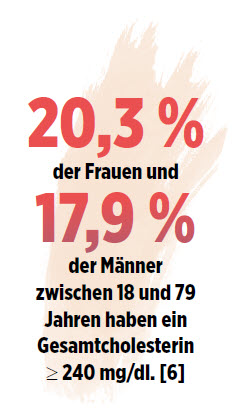
- C. Scheidt-Nave Y et al. Verbreitung von Fettstoffwechselstörungen bei Erwachsenen in Deutschland. Ergebnisse der Studie zur Gesundheit Erwachsener in Deutschland (DEGS1). Bundesgesundheitsbl. 2013: 56:661-667, DOI: 10.1007/s00103-013-1670-0
- 2 Mio. € pro verhindertes Ereignis, Nutzen in Europa unsicher, kein Einfluss auf die Sterblichkeit…zur FOURIER-Studie mit Evolocumab, a-t 2017; 48: 34-6
- ODYSSEY OUTCOME-Studie: Alirocumab nach akutem Koronarsyndrom, a-t 2018; 49: 98-100
- Navarese EP et al. Association Between Baseline LDL-C Level and Total and Cardiovascular Mortality After LDL-C Lowering: A Systematic Review and Meta-analysis. JAMA 2018; 319: 1566-79