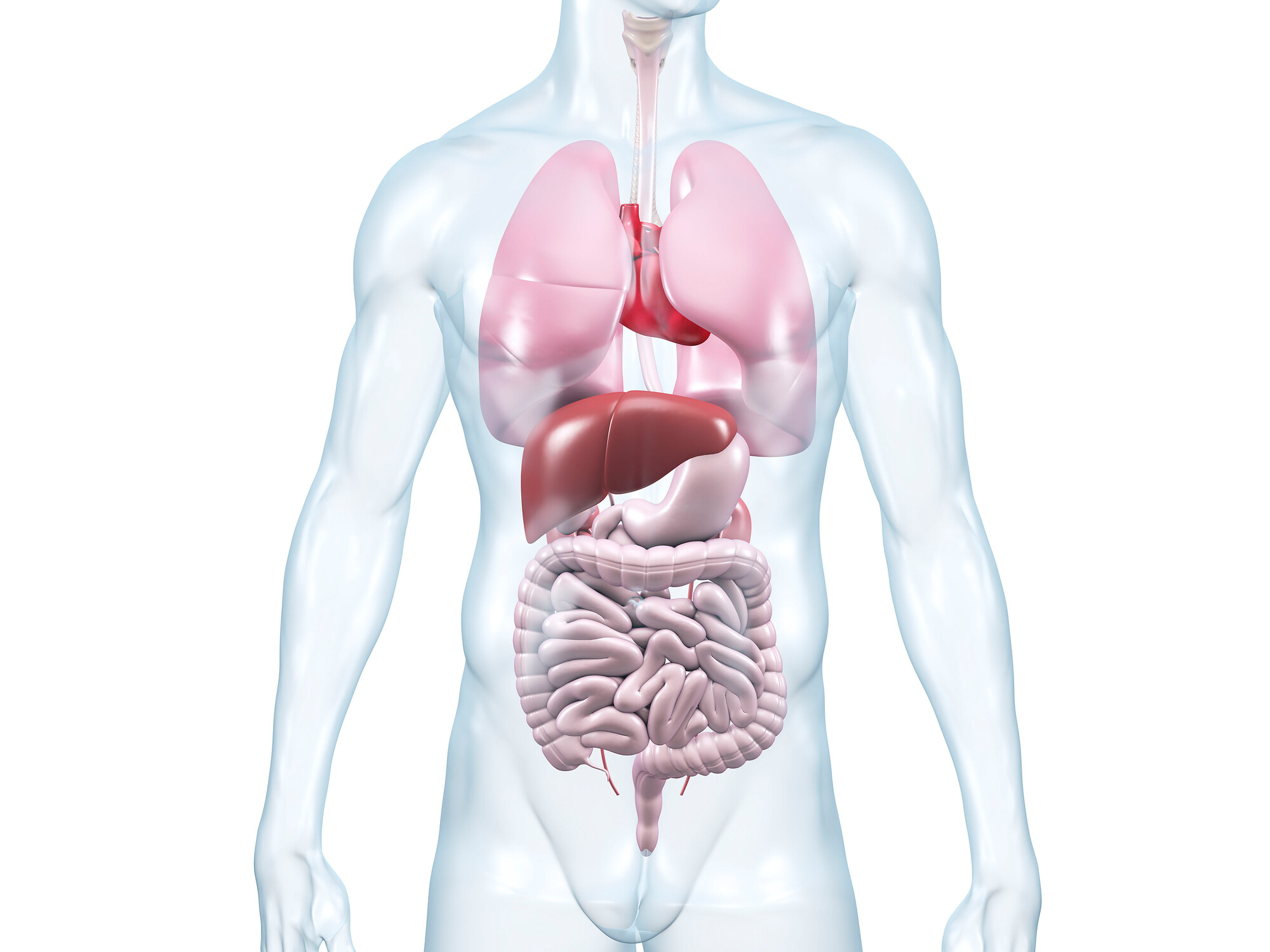
Entzündung im Darm – ein Problem für den ganzen Körper
Die häufigsten entzündlichen Erkrankungen im Magen-Darm-Trakt sind die chronisch entzündlichen Darmerkrankungen (CED), die mikroskopische Kolitis, die Zöliakie und die eosinophile Ösophagitis. Die Entzündung ist dabei eine natürliche Antwort oder Abwehrreaktion auf potenzielle oder bereits bedrohliche Reize.
Auslöser sind meist Krankheitserreger oder exogene Faktoren wie Umwelt und Nahrung. Die Entzündungs- und Immunantwort ist sehr komplex und bis heute nur teilweise verstanden. Das zunehmend bessere Verständnis dieser Entzündungsprozesse ermöglicht heute bereits eine gezielte Modulation dieser pathologischen Immunreaktionen, die sich primär gegen harmlose Fremdantigene aber auch gegen körpereigene Strukturen richtet.
Dieser zunächst lokale Entzündungsprozess greift aber nicht selten auf andere Organsysteme über, wird also systemisch. Gerade die CED sind ein Prototyp für derartige systemische Erkrankungen. Es finden sich nämlich neben der intestinalen Entzündung häufig extraintestinale Manifestationen und Komplikationen. Das Spektrum ist breit.
Dazu gehören Entzündungen an den Gelenken, Augen, Haut, Leber und Gallenwege aber auch Anämie, thromboembolische und kardiovaskuläre Komplikationen sowie intestinale und extraintestinale Neoplasien (Axel Dignaß, Frankfurt a.M.)
Long-Covid ist eine biologische Erkrankung
Long-Covid ist keine psychosomatische Erkrankung sondern eine somatische chronische Krankheit mit biologischen Ursachen, die sich über mehrere Monate oder Jahre hinzieht und wobei die Rekonvaleszens durch Schwankungen mit Rückfallphasen gekennzeichnet ist.
Pathogenetisch werden eine Reihe verschiedener Hypothesen als mögliche Ursachen diskutiert: Persistenz des Virus im Körper, Überreaktion des Immunsystems, mitochondriale Dysfunktion, dysfunktionale neurologische Signalübertragung, Befall des autonomen Nervensystems, endotheliale Dysfunktion, EBV-Reaktivierung, gestörte Blutgerinnung und Autoimmunität.
Insgesamt ähnelt Long-Covid dem postakuten Infektionssyndrom, wie es durch eine Reihe anderer viraler Erkrankungen ausgelöst werden kann. Typisch ist die vielfältige Symptomatik, die für ein multisystemisches Krankheitsbild spricht.
Die häufigsten Symptome sind extreme Müdigkeit, Schlaflosigkeit, Kurzatmigkeit, kardiovaskuläre Probleme und Konzentrationsschwäche. Dazu kommt eine Belastungsintoleranz, wobei körperliche oder geistige Anstrengungen bzw. Stress die Symptome verschlimmern.
Die wichtigsten Prävalenzfaktoren sind weibliches Geschlecht, ein Alter zwischen 25 bis 69 Jahre und ein Krankenhausaufenthalt nach einer Infektion mit Sars-CoV-2. Eine Impfung gegen Covid-19 dagegen scheint die Prävalenz deutlich zu verringern.
Die derzeitige Behandlung ist symptomorientiert und nicht kurativ. Die Wirksamkeit verschiedener Arzneistoffe wird derzeit untersucht (Clara Lehmann, Köln).
Krebstherapie und Herz
Die Einführung innovativer Krebstherapien hat die Mortalität vieler Krebspatienten deutlich verbessert. Somit wird auch der Hausarzt immer häufiger mit Patienten unter einer kurativen Krebstherapie oder einer langfristigen Erhaltungstherapie konfrontiert.
Mittlerweile haben therapiebedingte kardiovaskuläre Nebenwirkungen dieser innovativen Substanzen einen entscheidenden Anteil an der Mortalität und Morbidität der Krebspatienten.
Krebstherapien können zu verschiedenen Formen von kardiovaskulären Komplikationen führen: Myokardiale Schädigung mit linksventrikulärer Dysfunktion, vaskuläre Komplikationen wie arterielle und venöse Thromboembolien, Herzrhythmusstörungen und inflammatorische Komplikationen wie Myokarditis und Perikarditis.
Die Europäische Gesellschaft für Kardiologie (ESC) hat kürzlich die ersten Leitlinien für Kardioonkologie herausgegeben. Darin werden drei Phasen der kardioonkologischen Behandlung definiert:
- Phase 1: Risikobeurteilung vor Therapiebeginn auf der Basis von Patienten- und Therapie-assoziierten Risikofaktoren.
- Phase 2: Die frühzeitige Entdeckung von kardiovaskulären Komplikationen, deren adäquate diagnostische Aufarbeitung und bestmögliche Behandlung.
- Phase 3: Überwachung von späten kardiovaskulären Komplikationen nach Therapieende.
Die apparative kardioonkologische Basisdiagnostik vor Therapiebeginn hat das Ziel, bisher unbekannte kardiovaskuläre Vorerkrankungen zu detektieren. Darüber hinaus gilt es, den Status und Basisparameter bei bekannten kardiovaskulären Erkrankungen zu erheben, auch um die Dynamik unter der Therapie erfassen zu können.
Die Überwachung auf häufige und typische Komplikationen hat einen besonders hohen Stellenwert, da bei den meisten Komplikationen durch eine frühzeitige Diagnosestellung und Therapie eine Progression verhindert werden kann. Das Programm umfasst neben dem 12-Kanal-EKG die Echokardiografie und die Bestimmung der Biomarker.
Während die Anthrazyklin-assoziierte Kardiotoxizität früher lediglich durch eine reduzierte Pumpfunktion definiert war, erfolgt jetzt die Einteilung auf Basis von Herzinsuffizienzsymptomen, Biomarkern und Echo-Befund.
So gelingt es, Veränderungen frühzeitig zu erfassen und kardioprotektive Maßnahmen einzuleiten, bevor es zur Entwicklung einer höhergradigen, symptomatischen und nicht vollständig reversiblen linksventrikulären Dysfunktion kommt.
Unterschieden werden primär- und sekundärpräventive Ansätze. Bei einem sehr hohen Risiko sollte bei ähnlicher onkologischer Wirksamkeit eine alternative Therapie mit einem geringeren kardiotoxischen Potenzial eingesetzt oder die Art der Verabreichung zur Vermeidung von Spitzenspiegeln optimiert werden. Bei Anthrazyklin wirkt die Anwendung von liposomalem Doxorubicin protektiv (Lorenz H. Lehmann, Heidelberg).
Interaktion zwischen Metabolismus und Immunsystem
Metabolismus und Immunsystem sind zwei interaktive biologische Systeme. Klinische Beobachtungen zeigen, dass inflammatorische Erkrankungen metabolische Konsequenzen haben wie z.B. Hyperglykämie, Insulinresistenz und erhöhte Spiegel freier Fettsäuren.
Andererseits bewirken metabolische Erkrankungen inflammatorische Begleitphänomene wie eine leichte Leukozytose und ein mäßig erhöhtes CRP. Dazu kommen eine Makrophagen-gesteuerte Infiltration und eine Entzündung des viszeralen Fettgewebes. Man spricht von “Metaflammation”.
Adipositas, Insulinresistenz und Typ-2-Diabetes sollten deshalb als chronisch-entzündliche Erkrankungen angesehen werden. Erste Studien mit antiinflammatorischen Therapieansätzen gegen diverse Zytokine zeigen günstige Effekte auf die glykämische Kontrolle und auch auf vaskuläre Endpunkte (Andreas Schäffler, Gießen).