 © Der Hausarzt
© Der HausarztÜbersicht Antidepressiva mit Wirkung und unerwünschten Arzneimittelwirkungen
Eine rasche Abnahme der von Betroffenen als am meisten beeinträchtigend wahrgenommenen Symptome wie Müdigkeit, Freudlosigkeit, Konzentrations- und Aufmerksamkeitsdefizite sowie Ängste verspricht ein besseres Behandlungs-Outcome sowie eine zuverlässigere Adhärenz und Patientenzufriedenheit [16].
Zur Förderung der Compliance sollten Sie nach Verordnung zeitnah einen Arzttermin vereinbaren, um die Verträglichkeit abzufragen.
Wie vorgehen?
In der Eindosierungsphase gilt die Prämisse “start low, go slow”, um möglichst unerwünschte Arzneimittelwirkungen zu vermeiden [2]. Zunächst sollten Sie entsprechend vorsichtig bis zur angestrebte Zieldosis aufdosieren.
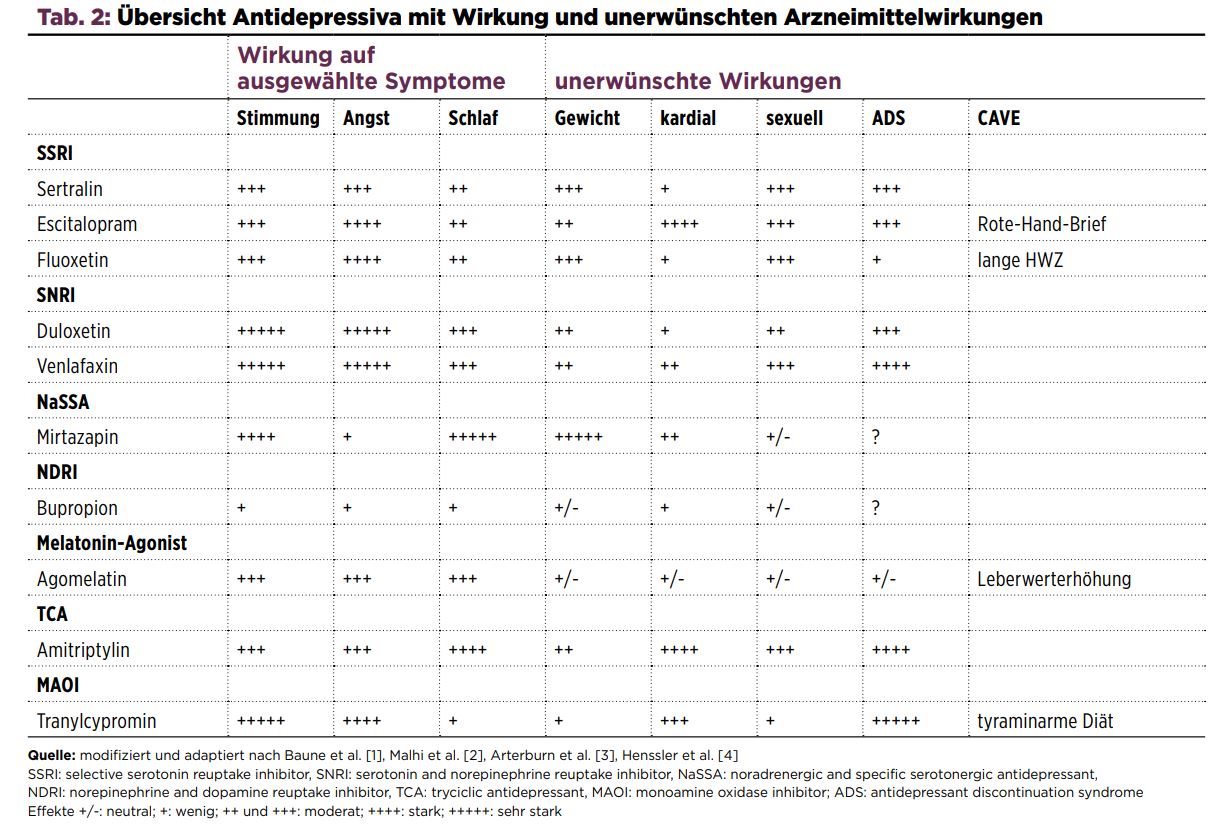
Bei nicht hinreichender Wirkung wird geraten, den möglichen Dosisbereich weiter auszureizen. Sollte dies zu keiner Zustandsverbesserung führen, kann die Medikation um zum Beispiel Mirtazapin (7,5 mg-30 mg), Lithium oder ein niedrig dosiertes Antipsychotikum der neueren Generation wie beispielsweise Aripiprazol oder Quetiapin ergänzt werden.
Ein Benefit von einer Hinzugabe eines weiteren Präparats ist vor allem dann zu erwarten, wenn unter Monotherapie bereits eine beginnende Verbesserung eingetreten war. Sollte auch nach Augmentation keine wesentliche Zustandsveränderung auftreten, wird empfohlen, eine andere antidepressiv wirksame Substanzgruppe, vorzugsweise mit anderem Wirkmechanismus, zu verordnen.
Nach Gabe von drei Substanzen über je mindestens 14 Tage in ausreichend hoher Dosierung ohne hinreichenden Effekt sollte eine Therapieeskalation mit beispielsweise Esketamin oder auch die Elektrokonvulsionstherapie (EKT) erwogen werden.
Fazit
Ziel der Behandlung depressiver Störungen ist eine vollständige Remission, da nur dadurch das Rückfallrisiko minimiert werden kann. Das Basisprogramm für mentale und körperliche Gesundheit bildet in der Behandlung für alle Schweregrade die Grundlage.
Da unter alleinigem Einsatz von Psychotherapie über die Hälfte der Betroffenen nicht remittiert [17], sollten zur Verbesserung des Outcomes auch rasch medikamentöse Therapieoptionen angeboten werden. Hausärzte sind in der Regel primäre Ansprechpartner und verordnen oft auch die erste Medikation.
Daher ist es von enormer Bedeutung, mit den Substanzen, deren Wirkmechanismen, aber auch deren Fallstricke vertraut zu sein [18]. Daten aus Australien weisen darauf hin, dass sich die Auswahl der verordneten Medikation zwischen Fachärzten für Psychiatrie und Hausärzten unterscheidet – so setzen Hausärzte häufiger trizyklische Antidepressiva ein, die jedoch potenziell nebenwirkungs- und interaktionsträchtiger sind als zum Beispiel selektive Serotonin-Wiederaufnahme-Hemmer.
Da Antidepressiva noch mindestens sechs Monate nach Genesung der ersten Episode eingenommen werden sollten, ist es besonders wichtig, die Nebenwirkungsprofile der Substanzen zu kennen und angepasst an die Bedürfnisse der Patienten zu beraten.
Interessenkonflikte:
D. Linsmayer gibt an, dass kein Interessenkonflikt besteht.
D. F. Braus erklärt, dass er sich bei der Erstellung des Beitrags nicht von wirtschaftlichen Interessen leiten ließ. Er legt die folgenden potenziellen Interessenkonflikte offen: produktneutrale Vortragstätigkeit über Verträge für Lilly Deutschland, Janssen-Cilag, Bayer, Lundbeck, Pfizer, Shire, Medice, TAD Pharma, Sanofi, Sunovion, Recordati, MSD, Idorsia, Boehringer-Ingelheim.
Literatur:
- Baune, B.T., et al., Organising the front line: Is there a rationale for the first-line pharmacotherapy of major depressive disorder? Aust N Z J Psychiatry, 2019. 53(4): p. 279-281.
- Malhi, G.S., et al., The 2020 Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for mood disorders: Major depression summary. Bipolar Disord, 2020. 22(8): p. 788-804.
- Arterburn, D., et al., Long-Term Weight Change after Initiating Second-Generation Antidepressants. J Clin Med, 2016. 5(4).
- Henssler, J., et al., Antidepressant Withdrawal and Rebound Phenomena. Dtsch Arztebl Int, 2019. 116(20): p. 355-361.
- Bromet, E., et al., Cross-national epidemiology of DSM-IV major depressive episode. BMC Med, 2011. 9: p. 90.
- Bundesärztekammer (BÄK), K.B.K., Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Unipolare Depression – Leitlinienreport. 2022. Version 3.0.
- Pun, V.C., J. Manjourides, and H.H. Suh, Association of neighborhood greenness with self-perceived stress, depression and anxiety symptoms in older U.S adults. Environ Health, 2018. 17(1): p. 39.
- Kim, W., et al., The effect of cognitive behavior therapy-based psychotherapy applied in a forest environment on physiological changes and remission of major depressive disorder. Psychiatry Investig, 2009. 6(4): p. 245-54.
- Zhu, Z., et al., Waterfall Forest Environment Regulates Chronic Stress via the NOX4/ROS/NF-κB Signaling Pathway. Front Neurol, 2021. 12: p. 619728.
- Linsmayer, D., P.K. Neidlinger, and D.F. Braus, Rheuma und Psyche – Eine Kurzübersicht. Der Orthopäde, 2019. 48(11): p. 957-962.
- Cuijpers, P., Four decades of outcome research on psychotherapies for adult depression: An overview of a series of meta-analyses. Canadian Psychology / Psychologie canadienne, 2017. 58: p. 7-19.
- Patterson, B., et al., The use of waitlists as control conditions in anxiety disorders research. J Psychiatr Res, 2016. 83: p. 112-120.
- Karyotaki, E., et al., Internet-Based Cognitive Behavioral Therapy for Depression: A Systematic Review and Individual Patient Data Network Meta-analysis. JAMA Psychiatry, 2021. 78(4): p. 361-371.
- Cipriani, A., et al., Comparative efficacy and acceptability of 21 antidepressant drugs for the acute treatment of adults with major depressive disorder: a systematic review and network meta-analysis. Lancet, 2018. 391(10128): p. 1357-1366.
- Volz, H.-P., Praktische Aspekte der antidepressiven Pharmakotherapie. CME, 2022. 19(12): p. 21-29.
- Baune, B.T., et al., Patient Expectations and Experiences of Antidepressant Therapy for Major Depressive Disorder: A Qualitative Study. Neuropsychiatr Dis Treat, 2021. 17: p. 2995-3006.
- Cuijpers, P., et al., The effects of psychotherapies for depression on response, remission, reliable change, and deterioration: A meta-analysis. Acta Psychiatr Scand, 2021. 144(3): p. 288-299.
- Malhi, G.S., et al., Antidepressant prescribing patterns in Australia. BJPsych Open, 2022. 8(4): p. e120.

