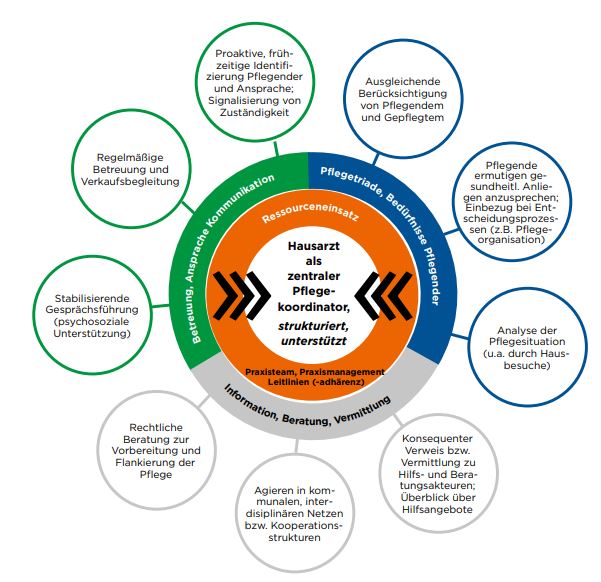
 © Eigene Darstellung
© Eigene DarstellungAnsatzpunkte für eine effektive hausärztliche Unterstützung Pflegender.
Pflegetriade und Bedürfnisse Pflegender
Klar positiv wird von Angehörigen beurteilt, wie Hausärzte auf Seiten Gepflegter durch Erklärungen Einsicht schaffen (85 Prozent) und diese bei Entscheidungen einbeziehen (82 Prozent). Demgegenüber bekundet mehr als die Hälfte der befragten Angehörigen, sich ausreichend in ihren Ansichten, Bedarfen und Belastungen vom Hausarzt berücksichtigt zu fühlen.
44 Prozent der Hausärzte geben an, dass sie es im Praxisalltag als durchaus herausfordernd erleben, Bedürfnissen und Wünschen des Pflegenden und Gepflegten gleichermaßen gerecht zu werden. Aufgrund der nicht immer rechtzeitigen Identifizierung Pflegender sowie teils sporadischen Kontakten fällt es Hausärzten gelegentlich schwer, Pflegende von Anfang an einzubeziehen [2, 8, 16].
Vor diesem Hintergrund sollte das hausärztliche Team Pflegende empathisch ermutigen, eigene gesundheitliche Anliegen zu artikulieren und eine Betreuung anbieten (ggf. Konsultationen unabhängig von dem Gepflegten) sowie auf spezifische Hilfsangebote zu verweisen [16-18].
Ebenfalls bedeutsam ist es, Pflegende bei Entscheidungsprozessen zur Anpassung der Pflege(-organisation) einzubeziehen [5, 19]. Auch können Hausbesuche helfen, Pflege- und Belastungssituationen besser einzuschätzen.
Grundsätzlich wird die Informations- und Beratungstätigkeit von Hausärzten mit Blick auf konkrete Krankheitsbilder und -verläufe, diagnostische und therapeutische Optionen von Pflegenden günstig beurteilt.
Eine in sämtlichen Teilstudien ausgemachte Schwachstelle bezieht sich auf eine nicht immer gegebene Verweis- bzw. Vermittlungstätigkeit hin zu Beratungs- bzw. Hilfsakteuren. So geben in der Angehörigenbefragung 60 Prozent an, vom betreuenden Hausarzt mindestens einmal auf Hilfs- und Betreuungsangebote zur Unterstützung der Pflege hingewiesen bzw. vermittelt worden zu sein.
Unter den befragten Hausärzten empfinden es Dreiviertel als durchaus herausfordernd, Pflegenden passgenaue Hilfs- und Entlastungsangebote in der Umgebung aufzuzeigen. 48 Prozent der befragten Ärzte gehen davon aus, in den letzten Jahren mindestens die Hälfte der betreuten Angehörigen auf konkrete Hilfsangebote aufmerksam gemacht zu haben, wobei vor allem Angebote zur Tages- oder Kurzzeitpflege und Pflegedienste angeführt werden.
Insbesondere Ärzte mit ländlichem Praxisstandort führen in offenen Nachfragen als Ursache für eine eingeschränkte Vermittlungstätigkeit das Fehlen interprofessioneller Strukturen (z.B. Brückenpflege, stationäre Einrichtungen der Palliativversorgung) sowie bürokratische Hürden an.
Allgemein korrespondieren diese Ergebnisse mit dem in der Forschungsliteratur anzutreffenden Befund, dass Hausärzte externe Unterstützungsformen für Pflegende nicht immer voll überblicken [6, 7] und zumeist nicht in kommunale Gesundheitsnetzwerke oder (in-)formelle Kooperationsverbünde eingebunden sind [20-22]. Ein weiterer Punkt, an dem es häufig mangelt, betrifft die kurzfristige Abrufbarkeit bestimmter Hilfsleistungen.
Ressourceneinsatz
Im Zuge der Gesamtstudie konnten mehrere Praxisressourcen eingekreist werden, deren verbindliche Nutzung zu einer effektiveren Unterstützung pflegender Angehöriger beitragen kann. Gerade mit Blick auf die Identifizierung von informellen Pflegepersonen ist es wichtig, dass diese nicht ausschließlich als Aufgabe von Hausärzten anzusehen ist, sondern wirksam nur im hausärztlichen Team realisiert werden kann [16, 18, 23]. Entsprechend kommt es darauf an, auch nicht-ärztliches Praxispersonal (z.B. NÄPAs, VERAHs) für eine Erkennung Pflegender zu sensibilisieren.
Dem Praxismanagement kommt im Zusammenhang mit der Involvierung des Praxispersonals besondere Bedeutung zu. Dies betrifft zum einen, dass Voraussetzungen geschaffen werden, unter denen eine Beobachtung Pflegender gut möglich ist (z.B. Rotationsprinzip zwischen Einsatzstationen) [16]. Zum anderen kommt es auf verbindliche und systematische Arrangements hinsichtlich der Dokumentation von Auffälligkeiten an (z.B. Verweise in der Patientenakte zu pflegenden Tätigkeiten oder Belastungsanzeichen) [15, 23].
Eine Problematik besteht darin, dass das hausärztliche Personal bislang nur teilweise von Ärzten in Erkennungs- und Unterstützungsaufgaben eingebunden wird. So gaben 47 Prozent der befragten Hausärzte an, innerhalb der eigenen Praxis Mitarbeiter des nicht-ärztlichen Praxisteams zu haben, die die eigene Arbeit mit Blick auf die Identifizierung und Betreuung pflegender Angehöriger regelmäßig unterstützen [23, 24].
Jenseits des Praxispersonals besteht eine andere bedeutende Ressource in der Nutzung und Orientierung an evidenzbasierten Leitlinien. Für Hausärzte erschien in Deutschland bereits im Jahr 2005 die S3-Leitlinie “Pflegende Angehörige”, die seither aktualisiert und erweitert wurde [17]. Mit Blick auf die genannte DEGAM-Leitlinie geben 40 Prozent der befragten Hausärzte an, dass ihnen diese bekannt ist. Hiervon bekunden 55 Prozent, die Leitlinie häufig oder gelegentlich genutzt zu haben, 44 Prozent eher selten.
Hausärzte als Helfer gefragt
Insgesamt sagen 68 Prozent der befragten Angehörigen, die mit ihrem Hausarzt über die Pflegesituation sprachen, sich von diesem (sehr) gut unterstützt zu fühlen. 70 Prozent sind der Auffassung, dass ihnen der Hausarzt für gewöhnlich gut weiterhelfen kann, wenn sie mit einer Frage zur Pflege auf ihn zukommen.
47 Prozent der befragten Hausärzte bilanzieren, dass es ihnen im Praxisalltag (sehr) gut möglich sei, auf die Bedürfnisse pflegender Angehörige einzugehen (53 Prozent weniger gut bzw. überhaupt nicht gut). Die Möglichkeiten und Strukturen für Hausärzte innerhalb des Gesundheitswesens, eine gute Unterstützung Pflegender zu leisten, werden von 44 Prozent positiv beurteilt, von 52 Prozent eher negativ.
Bei der Gesamtbeurteilung zeigt sich, dass die überwiegende Mehrheit der Ärzte (77 Prozent) zwar das hausärztliche Setting als primäre Anlaufstelle für die Bedürfnisse Pflegender betrachtet. Allerdings bekunden viele Befragte (56 Prozent), aufgrund der derzeitigen Rahmenbedingungen eingeschränkt zu sein, wenn es darum geht, eine präsentere Rolle für besagte Zielgruppe einzunehmen.
Stärken und Potenziale ausbauen
Die Hausarztpraxis spielt eine zentrale Rolle bei der Unterstützung pflegender Angehöriger. Für Pflegende sind Hausärzte von großer Bedeutung, wenn es darum geht, Informationen zur Planung und Organisation der Pflege zu erhalten sowie psychosoziale Bestärkung und Sicherheit zu vermitteln.
Indem Hausärzte auf die Bedürfnisse Pflegender eingehen, sind sie in der Lage, häusliche Pflegesettings längerfristig zu stabilisieren und Versorgungskrisen vorzubeugen.
Fazit
- Die frühzeitige Identifizierung, Ansprache und Einbeziehung von (informellen) Pflegepersonen ist für eine gute Versorgung unverzichtbar. Das nicht-ärztliche Praxispersonal kann über Weiterbildungen und ein optimiertes Praxismanagement (stärker) werden. Dieses Potenzial kann auch für die Beratung Pflegender und Hausbesuche eingesetzt werden, um Versorgungsproblematiken zu adressieren [25].
- Pflegende Angehörige profitieren, wenn sie sich der Unterstützung der Hausarztpraxis sicher sein können und damit gesundheitliche Anliegen unverzögert artikulieren können. Analog ist es ratsam, nicht abzuwarten, bis pflegende Personen Probleme von sich aus thematisieren, sondern schon vorher initiativ zu werden (z.B. über Anlässe wie Gesundheits-Check-ups oder Impfungen).
- Innerhalb der triadischen Konstellation sind die Bedürfnisse, Wünsche und Belastungen pflegender Personen ein Schlüssel für eine längerfristig gelingende Pflege.
- Konsequente und frühzeitige Verweise zu lokalen Hilfs- und Unterstützungsangeboten ermöglichen pflegenden Angehörigen den rechtzeitigen Zugang zu Informationen zur Organisation der Pflege; auch die Gefahr eines Burnouts Pflegender wird erheblich minimiert. Werden Angehörige entsprechend beglei- tet, kann die ambulante Versorgung so gestaltet werden, dass ein längerer Aufenthalt der Pflegepersonen zuhause möglich ist.
- Die hausärztliche Unterstützung pflegender Angehöriger besteht fraglos in einer guten Verzahnung von Hausärzten mit Beratungs- und Unterstützungsakteuren. Hierfür wird es darauf ankommen, die interdisziplinäre Kommunikation zu stärken, kommunale Kooperationsnetze im Bereich der Gesundheitsförderung zu errichten [26], sodass eine unkomplizierte Vermittlung von Pflegenden möglich ist.
Die Autoren geben an, dass keine Interessenkonflikte bestehen.
Literatur
- Bulsara CE, Fynn N. An exploratory study of gp awareness of carer emotional needs in Western Australia. BMC Fam Pract 2006; 7: 33
- Greenwood N, Mackenzie A, Habibi R et al. General practitioners and carers: a questionnaire survey of attitudes, awareness of issues, barriers and enablers to provision of services. BMC Fam Pract 2010; 11: 100
- Kassenärztliche Bundesvereinigung. Versichertenbefragung 2018. Ergebnisse einer repräsentativen Bevölkerungsumfrage. Berlin; 2018
- Schnitzer S, Kuhlmey A, Engelmann F, Budnick A. Informal caregivers and how primary care physicians can support them. Dtsch Arztebl Int 2021; 118: 507
- Schulz R, Sherwood P. Physical and mental health effects of family caregiving. Am J Nurs 2008; 108(9 Suppl): 23-27
- Geschke K, Scheurich A, Schermuly I et al. Effectivity of early psychosocial counselling for family caregivers in general practitioner based dementia care. Dtsch Med Wochenschr 2012; 137 (43): 2201-2206
- Laux N, Melchinger H, Scheurich A et al. Improving General Practitioners guided dementia care. Dtsch med Wochenschr 2010; 135 (44): 2175-2180
- Wangler J, Jansky M. Support, needs and expectations of family caregivers regarding general practitioners – results from an online survey. BMC Fam Pract 2021; 22: 47
- Wangler J, Jansky M. What prevention potential does the general practitioner setting offer for family caregivers? – findings from a qualitative interview study. Wien Med Wochenschr 2021; Online ahead of print.
- Wangler J, Jansky M. Hausärztliche Einstellungen, Vorgehensweisen und Herausforderungen bei der Unterstützung pflegender Angehöriger – Ergebnisse einer Befragung von Allgemeinmediziner*innen. Dtsch med Wochenschr 2021 [Online First]
- DAK. DAK-Pflege-Report 2015. Hamburg: DAK-Gesundheit; 2015
- Greenwood N, Mackenzie A, Harris R et al. Perception of the role of general practice and practical support measures for carers of stroke survivors: a qualitative study. BMC Fam Pract 2011; 12: 57
- Burridge LH, Mitchell GK, Jiwa M et al. Consultation etiquette in general practice: a qualitative study of what makes it different for lay cancer caregivers. BMC Fam Pract 2011; 12: 110
- Schneekloth U, Geiss S, Pupeter M. Studie zur Wirkung des Pflege-Neuausrichtungs-Gesetzes (PNG) und des ersten Pflegestärkungsgesetzes (PSG I). Berlin: Bundesministerium für Gesundheit; 2017
- Krug K, Bölter R, Ballhauen RA et al. Überforderte pflegende Angehörige bei der Versorgung am Lebensende – was bieten Hausarztpraxen zur Entlastung an? Gesundheitswesen 2016; 78 (S 01): 128-134
- Höppner C, Schneemilch M, Lichte T. Pflegende Angehörige und ihre Belastungen in Hausarztpraxen identifizieren – Hindernisse und Empfehlungen. Z Allg Med 2015; 91: 310-313
- Lichte T, Beyer M, Mand P et al. Pflegende Angehörige – DEGAM-Leitlinie Nr.6. Hamburg: DEGAM-Geschäftsstelle Leitlinien; 2018. http://www.degam.de/leitlinien-51.html; Stand: 02.11.2021
- The Princess Royal Trust for Carers and Royal College of General Practitioners. Supporting carers: an action guide for general practitioners and their teams. London: RCGP; 2011.
- Joling K, Windle G, Dröes R-M et al. Factors of resilience in informal caregivers of people with dementia from integrative international data analysis. Dement Geriatr Cogn Disord 2016; 42 (3-4): 198-214
- Bruce DG, Glenys AP, Underwood PJ, et al. Communication problems between general practitioners: effect on access to community support services. Med J Aust 2002; 177 (4): 186-188
- Prüfer F, Joos S, Milksch A. Die Rolle des Hausarztes in der kommunalen Gesundheitsförderung. Prävention und Gesundheitsförderung 2015; 10 (2): 180-185
- Parmar J, Anderson S, Abbasi M et al. Family Physician‘s and Primary Care Team’s Perspectives on Supporting Family Caregivers in Primary Care Networks. Int J Environ Res Public Health 2021; 18 (6): 3293
- Wangler J, Fellgiebel A, Jansky M. Das Praxispersonal im Kontext der hausärztlichen Demenzerkennung – ein ungehobenes Potenzial?. Z Gerontol Geriat 2019; 52 (7): 661-666
- Wangler J, Fellgiebel A, Jansky M. Dementia Diagnosis in General Practitioner Care – Attitudes, Procedures and Challenges from the Perspective of General Practitioners in Rhineland-Palatinate. Dtsch Med Wochenschr 2018; 143 (19): 165-171
- Donath C, Gräßel E, Großfeld-Schmitz M et al. Effects of general practitioner training and family support services on the care of home-dwelling dementia patients – Results of a controlled cluster-randomized study. BMC Health Serv Res 2010; 10: 314
- Kuske S, Graf R, Hartig M et al. Dementia considered? Safety-relevant communication between health care settings: a systematic review. Journal of Public Health 2014; 22 (5): 383-393




