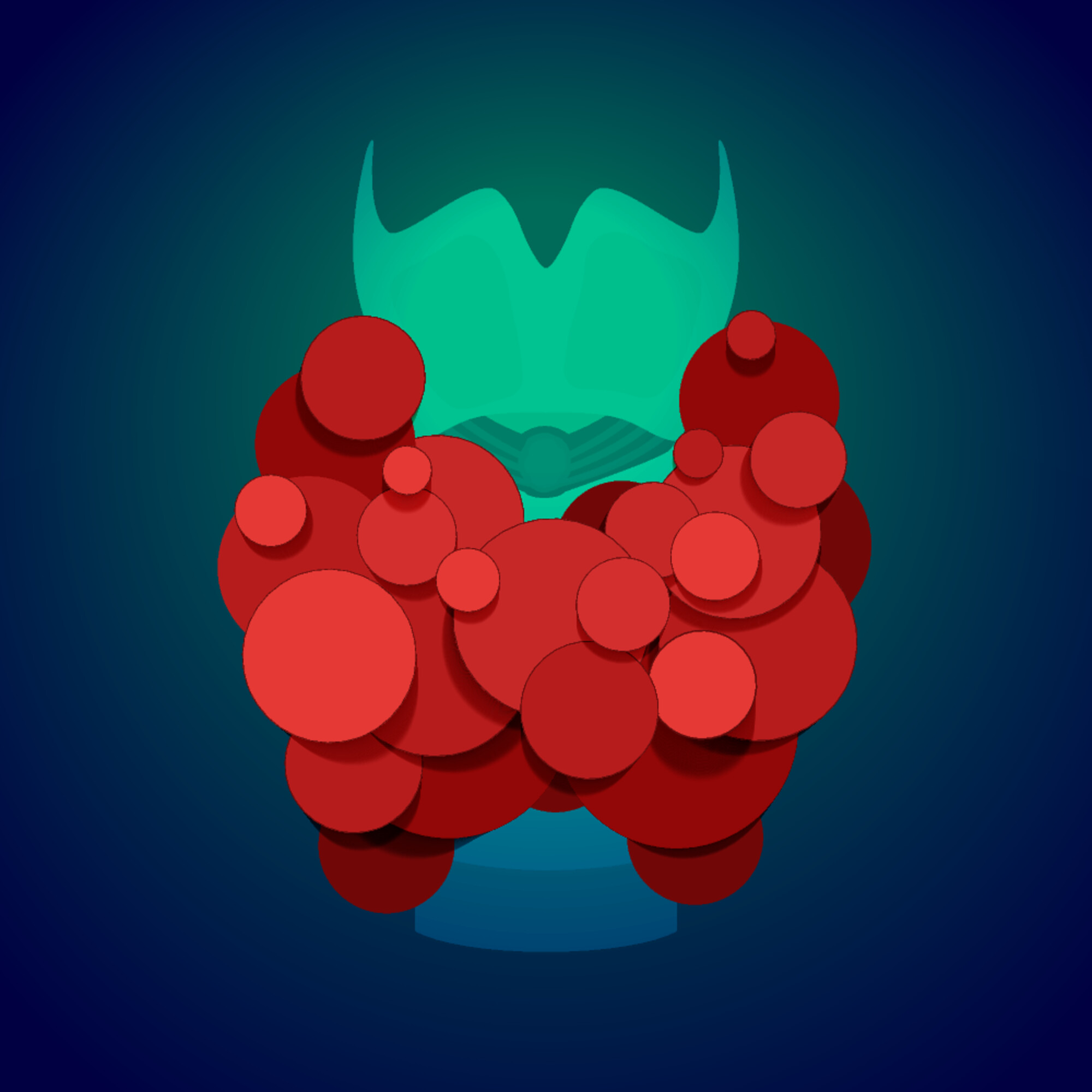
Substitution des Schilddrüsenhormons bei Hypothyreose
Für die Substitution mit Schilddrüsenhormon bei Hypothyreose gilt Levothyroxin als Standard. Alternativ zur LT4-Monotherapie wurden in der Vergangenheit in verschiedenen Studien insbesondere LT4/T3-Kombinationen untersucht und diese haben außer subjektiven Effekten keinen eindeutig objektivierbaren Benefit gezeigt.
Jetzt wurde erneut versucht, das Dilemma der unterschiedlichen Erwartungen an die bestmögliche Schilddrüsenhormon-Substitution aufzulösen. Auch diesmal konnte aber für die Kombination im Vergleich zur LT4-Monotherapie kein Schilddrüsenhormon-spezifischer Benefit gezeigt werden.
Häufig ist die Diagnose eines Schilddrüsenknotens mit einer gewissen Angst vor Malignität verbunden. Dies spricht dafür, dass der teilweise dramatisch erscheinende Anstieg der Inzidenz von Schilddrüsenkarzinomen “ärztegemacht” ist und für den Patienten keinen echten Nutzen hat.
Aktuelle Daten zeigen, dass die Malignitätsrate mit < 1/1.000 nach fünf Jahren deutlich geringer ist als vermutet. Sie sollten Anlass sein, spätestens nach fünf Jahren die regelmäßigen Verlaufskontrollen zu beenden. Und ein Reihenscreening nach Schilddrüsenknoten ohne klinische Veranlassung ist nicht indiziert (Martin Fassnacht, Würzburg).
Neue Leitlinie für TVT
Der D-Dimer-Test ist ein unverzichtbarer Baustein bei der Diagnostik der VTE. Doch wird die Antikoagulation vor der initialen Blutentnahme eingeleitet, so reduziert dies die Sensitivität der D-Dimer-Tests und kann falsch negative Ergebnisse bringen. Daher sollte der D-Dimer-Test vor einer DOAK-Gabe durchgeführt werden.
Bei der Therapie der VTE werden drei Phasen unterschieden. Für die initiale Therapiephase kommen entweder parenterale Antikoagulanzien wie Heparin oder Fondaparinux überlappend mit Vitamin-K-Antagonisten oder die Umstellung auf Dabigatran oder Edoxaban in Betracht.
Alternativ ist auch eine primäre orale Therapie mit Apixaban oder Rivaroxaban möglich, wobei in der initialen Phase eine höhere Dosierung eingesetzt werden sollte. Die Therapiephase umfasst drei bis sechs Monate. Bei einem erhöhten Rezidivrisiko empfiehlt sich eine verlängerte Therapiephase im Sinne einer Sekundärprophylaxe, welche bei entsprechender Nutzen-Risiko-Abwägung auch unbefristet sein kann.
Neue Daten zeigen, dass eine VTE, die unter einer hormonellen Kontrazeption aufgetreten ist, mit einem niedrigen Rezidivrisiko assoziiert ist und deshalb keine langfristige Antikoagulation erfordert.
Grundsätzlich sollte nach der aktualisierten Leitlinie die Anti-koagulation nach drei Monaten beendet werden, wenn ein starker transienter Risikofaktor (Op, Beinverletzung, Bettlägerigkeit im Krankenhaus, Pille beziehungsweise Hormone, Schwangerschaft, Wochenbett, distale TVT) besteht, da bei solchen Patienten nur ein niedriges Rezidivrisiko (< 3 Prozent pro Jahr) vorliegt.
Bei Patienten mit einem nichtmalignen persistierenden Risikofaktor, einer aktiven Autoimmunerkrankung, einer unprovozierten VTE, einer Reise-VTE, bei kleinerer Op, Adipositas, männlichem Geschlecht, besteht mit drei bis acht Prozent pro Jahr ein mittleres Rezidivrisiko, sodass eine verlängerte Anti-koagulation erwogen werden sollte, wobei Substanzen mit dem niedrigsten Blutungsrisiko bevorzugt eingesetzt werden sollten.
Ein hohes Rezidivrisiko (> 8 Prozent pro Jahr) besteht bei starken persistierenden Risikofaktoren wie aktiver Krebserkrankung, schwerer Thrombophilie und bei einer Rezidiv-VTE ohne starken Risikofaktor. Solche Situationen erfordern eine unbefristete Antikoagulation, sofern kein hohes Blutungsrisiko vorliegt (Rupert Bauersachs, Frankfurt).
Transgender-Medizin wird wichtiger
Transgender-Medizin wird zunehmend wichtiger, da immer mehr Menschen sich als “trans” sehen. Aktuelle Daten suggerieren eine gesteigerte Morbidität und Mortalität, wobei die Ursachen noch teilweise unbekannt sind. Deshalb bedarf es einer Therapie, die den körperlichen und psychischen Bedürfnissen dieser Menschen gerecht wird.
Insbesondere dem Hausarzt fällt hierbei sowohl in der kritischen Findungsphase als auch bei der Dauerbetreuung dieser Menschen eine zentrale Rolle zu. Da gerade die Pubertät für Transmenschen eine besonders schwierige Phase darstellt, ist hier die Unterstützung von besonderer Bedeutung.
Vieles spricht dafür, dass es den Transjugendlichen dann am besten geht, wenn sie ernst genommen werden und ganzheitlich betreut werden. Dazu gehört in den meisten Fällen eine “Pubertätsblockade” und/oder eine geschlechtsangleichende Hormontherapie (Martin Fassnacht, Würzburg).
Nächtlicher Reflux
Bei bis zu 80 Prozent der Patienten mit einer Refluxkrankheit treten auch unter einer PPI-Therapie nächtliche Refluxbeschwerden auf. Aus experimentellen Untersuchungen weiß man, dass eine Rechtsseitenlage mit einer längeren Säure-Exposition assoziiert ist.
In einer klinischen Studie wurde jetzt der Frage nachgegangen, ob eine “Schlafpositionstherapie” effektiv ist im Hinblick auf den nächtlichen Reflux? Die Patienten erhielten ein Device, das bei einer Rechtsseitenlage eine Vibration abgibt, wobei die Hälfte der Patienten eine Sham-Einstellung (Placebo) erhielt.
Es fand sich eine erhebliche Reduktion der Beschwerden zugunsten der Linksseitenlage. Es wurden mittels Device innerhalb von zwei Wochen die Zahl der Nächte ohne Refluxbeschwerden von sechs auf neun Nächte gesteigert.
In der Regel reichen aber konservative Maßnahmen bei der Refluxkrankheit nicht aus, sodass eine medikamentöse Behandlung erforderlich ist. In der S2k-Leitlinie wird bei typischen Symptomen ohne Alarmsymptome, ohne eine positive Familienanamnese für Malignome des oberen Verdauungstraktes und ohne Risiken für Komplikationen ein PPI in Standarddosierung empfohlen.
Bei Verdacht auf extraösophageale Manifestationen einer GERD empfiehlt sich ein PPI in doppelter Dosierung für 12 Wochen. Bei Schlafstörungen im Rahmen einer GERD kann eine Behandlung mit PPI und/oder Alginat zur Nacht durchgeführt werden (Andreas Stallmach, Jena).
Gesichtsdermatosen
Hinter einer Gesichtsdermatose können sich verschiedene Hauterkrankungen verbergen:
- Periorale Dermatitis: Es handelt sich um eine kutane Intoleranzreaktion. Meist liegt eine atopische Diathese vor, wobei kosmetische Pflegeprodukte als Auslöser fungieren. Es kommt zu einer Aufquellung der Hornschicht mit konsekutiver Barrierestörung und Induktion einer Entzündungskaskade. Typisch sind Mikro- und Makropapeln auf erythematösem Grund.
- Seborrhoische Dermatitis: Chronische Erkrankung mit Rötung und Schuppung in seborrhoischen Zonen und auf der Kopfhaut. Der Entzündung liegt eine Störung des Mikrobioms zugrunde mit Überwucherung durch einen Hautpilz.
- Rosazea: Eine häufige zentrofazial lokalisierte Erkrankung mit Erythemen, Teleangiektasien, Pusteln und teigiger Schwellung, wobei bei jedem zweiten Betroffenen die Augen beteiligt sind.
- Akne: Typisch sind die Komedonen. In der Frühphase besteht eine Mikroinflammation im Bereich der Haarfollikel. Spätfolgen sind Narben und Hyperpigmentierungen, die durch eine frühe Therapie vermieden werden können (Thomas Dirschka, Wuppertal).