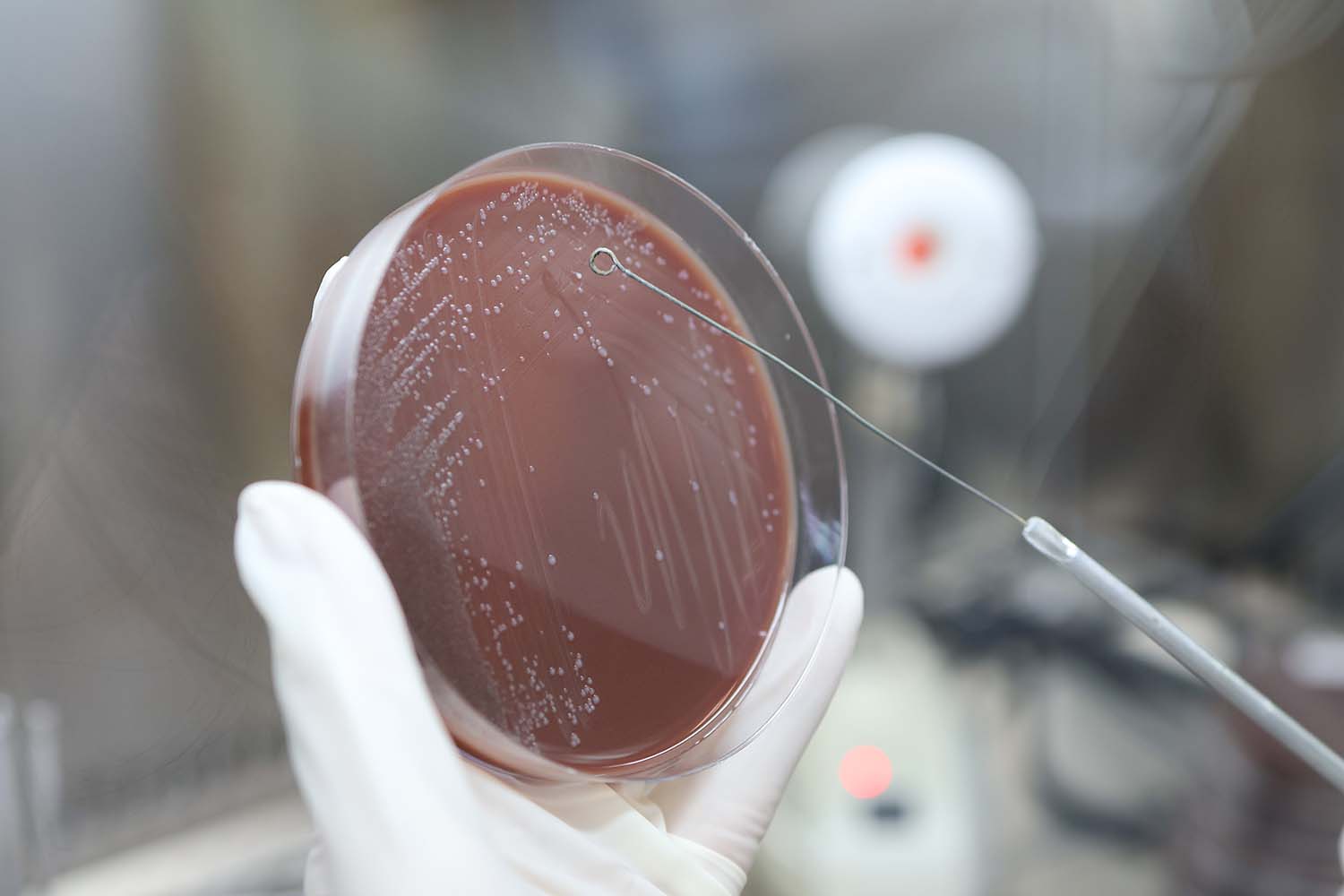
Biofilm auf chronischer Wunde
Mit dem Biofilm formen die Bakterien eine Barriere aus Zucker und Protein, die sie sowohl vor äußeren Angriffen durch antimikrobielle Substanzen, als auch vor einer systemischen Antibiotika-Gabe und der Immunabwehr des Patienten schützt. “Diesem Konglomerat werden wir kaum Herr, denn unsere Eingriffe von innen und außen dringen nicht tief genug ein”, so die Referentin.
Anhand eines Biofilm-Modells überprüfte die Chirurgin verschiedene Substanzen hinsichtlich ihres Potenzials, die Bakterien im Inneren des Biofilms abzutöten. Während gängige Wundspüllösungen das Bakterienwachstum bestenfalls aufhielten, führten potentere Substanzen (PHMB, OCT/PE) zu einer deutlichen Wachstumsverringerung – allerdings nur bei langer Einwirkdauer (72 Stunden).
Beim Vergleich antimikrobieller Wundauflagen konnte ein Iod-Derivat (Cadexomer-Iod) die Bakterienanzahl vollständig und damit deutlich besser reduzieren als Silber-, PHMB- oder OCT-haltige Wundauflagen. (Prof. Ewa K. Stürmer, Hamburg)
Lokale Wundinfektion: Ja oder nein?
Die Frage, ob eine Wunde lokal infiziert ist, lässt sich mit einer reinen Blickdiagnose nicht immer beantworten, sie ist jedoch entscheidend für die Therapie. Während bei einer bakteriell kontaminierten Wunde eine Säuberung ausreichend ist, muss im Falle einer kritischen Kolonisation (stagnierende Wundheilung, pathologische Granulation, Exsudationszunahme) antiseptisch behandelt werden.
Eine lokale Infektion erfordert eine antiseptische und ggf. eine antibiotische Lokalbehandlung. Damit ist erfahrungsgemäß ein Großteil der Patienten ausreichend versorgt. Nur bei einer systemischen Infektion ist eine Antibiose notwendig.
Die Einteilung – lokale Infektion: Ja oder nein – erleichtert der neu entwickelte und validierte TILI-Score (Therapeutischer Index lokaler Infektion). Demnach liegt eine Indikation für eine antiseptische Wundbehandlung vor, falls mindestens fünf der sechs folgenden Symptome feststellbar sind:
- Periläsionales Erythem
- Überwärmung
- Ödem, Verhärtung oder Schwellung
- Spontaner Schmerz oder Druckschmerz (Cave: Patienten mit Polyneuropathie oder Schmerzmitteleinnahme)
- Stagnation der Wundheilung
- Anstieg und/oder Änderung der Farbe oder des Geruchs des Exsudats.
Als direkte Parameter für eine antiseptische Wundtherapie gelten der Nachweis potenziell pathogener Mikroorganismen, die chirurgische septische Wunde sowie freier Eiter.
Ein sorgfältiges Debridement ist der erste Schritt einer antimikrobiellen Therapie, anschließend sollte eine Wundspülung mit physiologischer Kochsalzlösung oder Ringer Lösung erfolgen. Bei kritisch kolonisierten und infektionsgefährdeten Wunden stellt Polyhexamethylenbiguanid (PHMB) das Mittel der ersten Wahl dar.
Ist die Wunde mit multiresistenten Erregern infiziert, sollte man Octenidindihydrochlorid/Phenoxy-ethanol (OCT/PE) verwenden. Erweist sich die Lokaltherapie nach 14 Tagen als nicht erfolgreich, ist eine andere antimikrobielle Maßnahme indiziert (Prof. Joachim Dissemond, Essen)
Fischhaut beschleunigt Wundheilung
Von der Therapie mit Fischhaut wurde an dieser Stelle schon einmal berichtet. Inzwischen liegen erste klinische Erfahrungen zur Anwendung eines azellulären Fischhauttransplantats vor. Behandelt wurden 75 Erwachsene und zwei Kinder (mit Verbrennung bzw. postoperativer Wundheilungsstörung).
Bei den Erwachsenen lag meist ein schwerer Gewebeverlust aufgrund chronischer Wunden vor. Die Wundflächen betrugen 2 bis 2.000 Quadratzentimeter. Die Hälfte der Behandelten erreichte eine komplette Abheilung, 38 Prozent benötigten nach erfolgreicher Wundbettpräparation mittels Fischhauttransplantat eine zusätzliche Maschen-Spalthauttransplantation und lediglich 12 Prozent wiesen unbefriedigende Ergebnisse auf. (Dr. Walter Wetzel-Roth, Buchloe)
Noch lokal oder schon systemisch?
Es gibt keine eindeutigen Anzeichen für eine, von einer Wundinfektion ausgehende, systemische Infektion. Doch für den Patienten kann es lebensrettend sein, dass der Arzt das Risiko für eine Sepsis richtig einschätzt.
Hier hilft der quickSOFA-Score: Bei Patienten, die zwei der folgenden qSOFA-Kriterien erfüllen, liegt eine kritische Situation bzw. eine schwere systemische Infektion vor: Atemfrequenz ≥22/min, verändertes Bewusstsein (Glasgow Coma Score < 15), systolischer Blutdruck ≤ 100 mmHG. In dieser Situation ist eine parenterale (ggf. sequenzielle) Antibiotika-Gabe indiziert. (Prof. Knut Kröger, Krefeld)
Nur wer versteht, kann motivieren
Was soll man zu einem Diabetes-Patienten mit Fußulkus sagen, der in die Sohlen seiner orthopädischen Schuhe Schrauben dreht und die orthopädischen Einlagen entfernt? Der Schlüssel liegt im Verständnis – denn, jeder Patient ist motiviert, auch wenn wir noch nicht verstanden haben, wozu!
Nach dem Grund für diese Aktion gefragt, antwortete der Patient, dass die Schrauben die Lebenszeit der Schuhe verlängern sollten. Die Einlagen entfernte er, weil er gehört hatte, dass Diabetiker keine zu engen Schuhe tragen dürfen und er zusätzlich unter Ödemen an den Füßen litt.
Der Ratschlag der Expertin: Nachfragen, genau zuhören und kreative Kompromisse vereinbaren, welche die aktuellen Belange der Patienten berücksichtigen. (Dipl.Psych. Susan Clever, Hamburg)
Neue S3-Leitlinie
Im Jahr 2022 soll die aktualisierte Leitlinie zur Lokaltherapie chronischer Wunden publiziert werden. Sie befasst sich unter anderem mit der Auswahl von Wundauflagen, aber auch mit obsoleten Maßnahmen, wie etwa Wundspülungen mit Leitungswasser oder Wasserstofflösungen.
Insgesamt wird eine Orientierungshilfe für die Wundbehandlung in der täglichen Praxis erwartet. (Prof. Martin Storck, Karlsruhe)