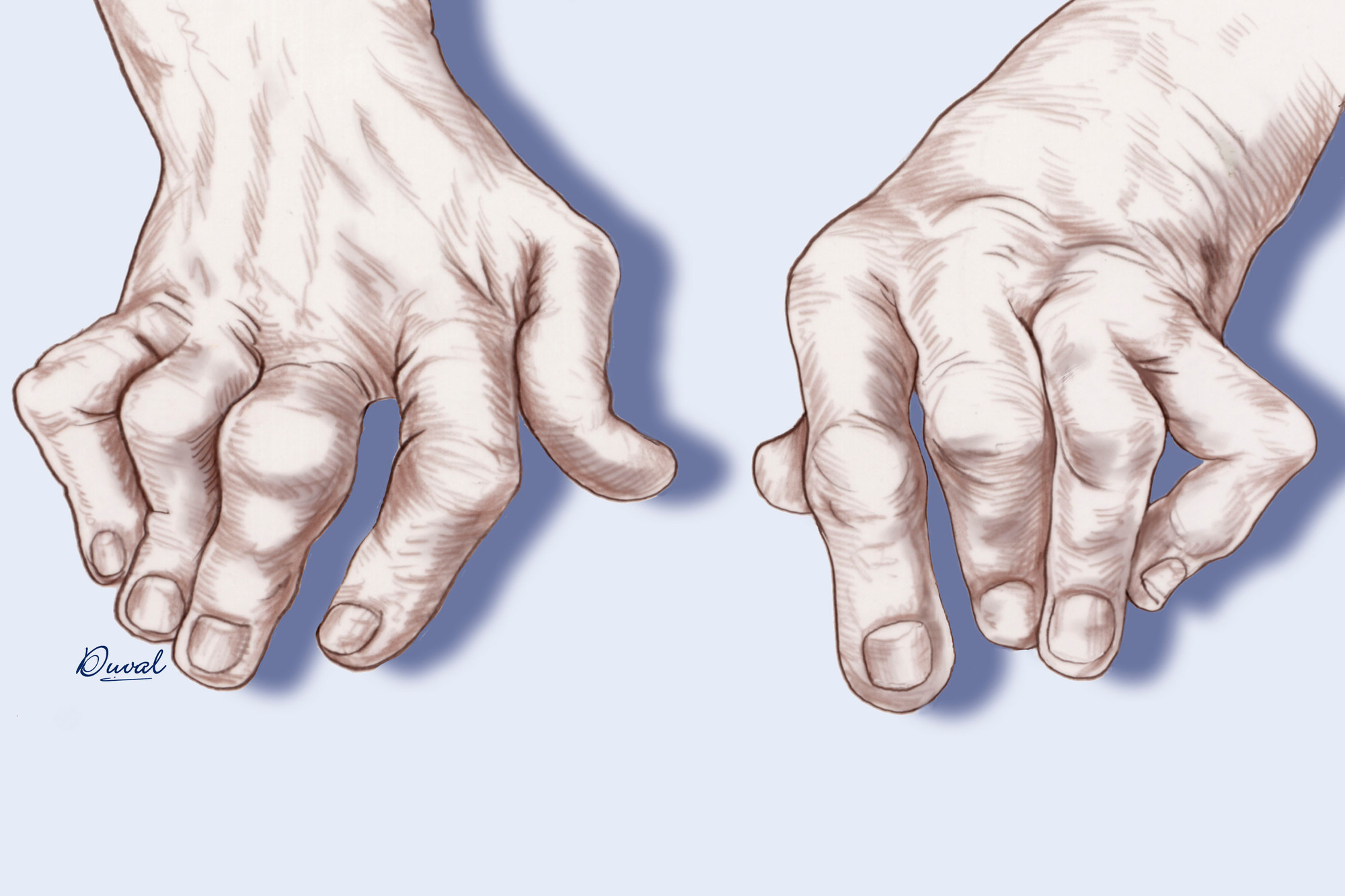
Autoantikörper ≠ Autoimmunerkrankung
Rheuma gilt als Autoimmunerkrankung und wird unter anderem durch den Nachweis von bestimmten Autoantikörpern diagnostiziert. Die Annahme, dass bei Gesunden keine Autoantikörper vorhanden seien, muss aufgrund neuer Erkenntnisse revidiert werden. Denn offenbar besitzt jeder Mensch immer auch Autoantikörper und autoreaktive Immunzellen, die jedoch normalerweise von körpereigenen Regulationsmechanismen in Schach gehalten werden.
Zur Erkrankung kommt es erst, wenn diese Regulationsmechanismen versagen. Daraus ergibt sich ein Umdenken in der Rheumatologie, denn der Nachweis von Autoantikörpern lässt sich nicht mehr automatisch mit dem Vorliegen einer Autoimmunerkrankung gleichsetzen. Im Kontext mit einer klinischen Symptomatik spielt der Nachweis von Autoantikörpern jedoch weiterhin eine wichtige Rolle.
Die positive Nachricht ist, dass sich daraus neue Ansatzpunkte für die Therapie von entzündlich-rheumatischen Erkrankungen und anderen Autoimmunkrankheiten ergeben könnten. Dabei stünde nicht mehr die Bekämpfung der autoimmunaktiven Zellen im Vordergrund, sondern vielmehr die Förderung regulatorischer Vorgänge, welche die Autoimmunzellen auf natürliche Weise herunterregulieren. Experten gehen davon aus, dass entsprechende Medikamente in den nächsten 5 bis 10 Jahren klinisch getestet werden.
Prof. Hendrik Schulze-Koops, München
Non-Responder frühzeitig erkennen
Durch eine frühzeitige Erkennung und Behandlung einer entzündlich-rheumatischen Erkrankung ist es heute möglich, den Krankheitsverlauf günstig zu beeinflussen und die Lebensqualität der Patienten zu erhalten. Der Einsatz von Biologika hat wesentlich dazu beigetragen, dass sich die Verlaufsformen verändert haben und beispielsweise ein entzündlich geschwollener Reihenbefall der Gelenke an der Hand, verbunden mit Schmerzen, dauerhafter Steifigkeit und Kraftlosigkeit der Vergangenheit angehören.
Heute zeigen die Patienten eher “Spots”, die auf Medikamente nicht so gut ansprechen. Diese sogenannten Non-Responder sollten früh erkannt und einer radikalen operativen Therapie zugeführt werden. Denn die Synovialektomie – eine Entfernung der Gelenkinnenhaut – ist nur in den frühen Stadien gelenkerhaltend, solange die Entzündungsprozesse die Innenstrukturen der Gelenke noch nicht vollständig degeneriert haben. Dieses Zeitfenster für eine Operation sollten Hausärzte erkennen und die Patienten rechtzeitig überweisen.
Dr. Martin Arbogast, Oberammergau
Möglichst niedrige Krankheitslast bei SLE
Der systemische Lupus erythematodes (SLE) ist eine chronische entzündliche Autoimmunerkrankung des Bindegewebes, die neben Gelenken auch Nieren, Haut, Schleimhäute sowie die Wände der Blutgefäße betreffen kann. In einer aktuellen Kohortenstudie wurde untersucht, ob sich eine niedrige Krankheitsaktivität (Lupus Low Disease Activity State, LLDAS) als Therapieziel einer Treat-to-Target-Strategie bei der SLE-Behandlung eignet (Golder V et al. Lancet Rheumatol 2019; 1(2): e95-e102).
Der primäre Verlaufsparameter war die Zunahme irreversibler Endorganschäden, definiert als SLE Damage Index ≥1. Nach 3,5 Jahren Beobachtungszeit wurden 71,3 Prozent der Patienten mit Hydroxychloroquin und 69,9 Prozent mit Immunsuppressiva behandelt, die mittlere Prednisolon-Dosis lag bei 5 mg täglich.
Wie die Ergebnisse zeigten, ging eine niedrige Krankheitsaktivität mit einer deutlich reduzierten Wahrscheinlichkeit für nachfolgende Krankheitsschübe und Organschäden einher. Je länger der LLDAS anhielt, desto weniger Organschäden traten auf. Somit scheint LLDAS ein geeignetes Therapieziel von treat-to-target-Strategien bei der SLE-Behandlung im Praxisalltag.
Prof. Harald Burkhardt, Frankfurt am Main
Corona: Medikation nicht ändern
Bei gut eingestellten Rheumapatienten sollte die Medikation nicht allein aus Sorge vor COVID-19 verändert werden. Das betonen die Experten der DGRh in ihren zehn Kernempfehlungen zur Corona-Pandemie. Denn ein Umstellen der Medikation geht oft mit einem Aufflammen der rheumatologischen Grunderkrankung einher und erhöht das COVID-19-Risiko dann erst recht.
Eine Unterbrechung der Therapie mit Biologika und bestimmten anderen immunmodulierenden Rheumamedikamenten ist nur erforderlich, wenn Patienten einen positiven SARS-CoV-2-Abstrich aufweisen und/oder bereits beginnende COVID-19-Symptome zeigen. Eine Therapie mit Glukokortikoiden unter zehn Milligramm täglich kann dagegen fortgesetzt werden.
Generell scheinen Rheumapatienten weder ein erhöhtes Ansteckungsrisiko für SARS-CoV-2 noch ein höheres Risiko für einen schweren Verlauf aufzuweisen. Ein erhöhtes Risiko besteht nur, wenn die Patienten täglich Glukokortikoide in einer Dosis von ≥ 10 mg einnehmen oder wenn die Erkrankung gerade besonders aktiv ist, die Rheumasymptome also schlecht medikamentös beherrschbar sind.
Prof. Christof Specker, Essen
Mehr Lebensqualität bei Psoriasis Arthritis
Der monoklonale Antikörper Guselkumab ist in Deutschland derzeit bei Plaque-Psoriasis zugelassen, könnte jedoch (wie bereits in den USA) auch hierzulande eine Zulassungserweiterung für erwachsene Patienten mit aktiver Psoriasis Arthritis erhalten. Denn in den Phase-III-Studien DISCOVER-1 und DISCOVER-2 verbesserten sich unter Guselkumab die Symptome der Psoriasis und der Psoriasis Arthritis nachhaltig – sowohl bei anti-TNF vorbehandelten als auch bei Biologika-naiven Patienten.
Guselkumab führte zu einer Verlangsamung der radiologisch nachweisbaren Gelenkdestruktion und einer klinisch relevanten Verbesserung axialer Symptome. Neben der physischen Funktion verbesserte sich auch die Lebensqualität der Patienten.
Prof. Harald Burkhardt, Frankfurt am Main